不妊治療の流れ|妊娠までのステップと治療を始める際に気になる疑問【医師監修】

一般的に、「妊娠を望む健康な男女が避妊をしないで性交しているにもかかわらず、一定期間妊娠しない」場合を不妊症といいます。日本産婦人科学会*では一定期間を1年間としているので、1年たっても妊娠しない場合は受診がすすめられます。
ただし、月経不順など婦人科系に不安があったり、別の疾患があったりする人や、妊娠率が下がってくる30代後半の場合などは、1年待たずに治療を始めたほうがいいでしょう。ここでは、不妊治療を始めるとどのような流れで治療が進むのか、行う検査や治療、疑問点などについて説明します。
不妊治療の一般的な流れ
風邪をひいたときなど、比較的よく受診する内科に比べ、産婦人科や不妊治療専門クリニックでは何をするかよくわからなくて不安という人も多いはず。受診した場合に行う診察や検査、治療方法などを知って、不安をとり除きましょう。
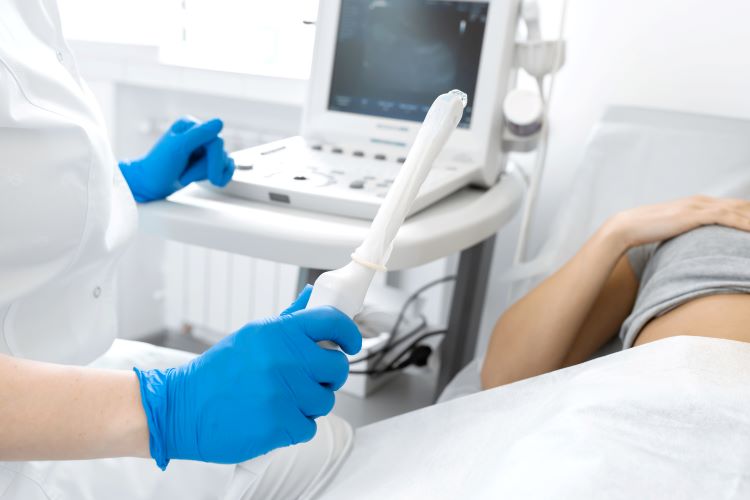
1.初診
初めて産婦人科や不妊治療専門クリニックを受診すると、まずは年齢や不妊期間、これまで検査をしたことがあればその結果などについて問診があります。
その後、内診や感染症の有無、卵巣にどのぐらい卵胞が残っているかの指標となるAMHの値、甲状腺疾患がないかどうかなどを調べるための血液検査などを行います。
これらの検査は、生理周期に関係なくできるので、初診はいつでも大丈夫です。
初診時は、女性一人で受診しても、カップルで一緒に受診してもかまいません。ただし、不妊治療はカップルで行うため、男性も受診したほうが時間を無駄にすることなく、その後の治療がスムーズに進みます。
2.検査
初診時に調べた検査以外にも、妊娠を妨げている原因がないかを調べます。
◇女性の場合
生理周期に合わせて、次のような不妊検査を行います。ただし、クラミジア検査は生理周期に関係なく行えます。
また、これらの検査以外に、体外受精をして良好な胚(受精卵)を移植したにもかかわらず妊娠しない場合には、移植のタイミングが合っているかを調べるERA検査や、免疫の異常がないかを調べる検査なども行うことがあります。
●ホルモン検査
この検査は採血して調べます。
【月経開始~5日目】
FSH(卵胞刺激ホルモン)、LH(黄体化ホルモン)、プロラクチン、エストロゲン(卵胞ホルモン)を調べ、卵巣機能をチェックします。
【月経15~16日目ごろ】
排卵前になると大量に分泌されるLHの検査を行うことがあります。
【月経20日目ごろ】
子宮内膜をふかふかにし、胚が着床しやすい環境をつくるプロゲステロン(黄体ホルモン)などの値を調べます。
●超音波検査
【月経8~12日目ごろ】
経膣プローブを使い、卵胞の大きさを測定して成長具合を確認します。また、子宮内膜の厚さなどを測るほか、子宮筋腫がないかなどの確認も行います。
【月経20日目ごろ】
経腹プローブを使い、排卵の確認を行います。
●頸管粘液検査・フーナーテスト
【月経15~16日目ごろ】
子宮頸管粘液とは、いわゆる「おりもの」のことです。排卵期になると分泌量が増え、透明になるとともに、粘性も増えて糸を引くようになります。これは、精子が子宮頸管を通りやすくするためです。
頸管粘液検査では、子宮頸管粘液をシリンジで吸い取り、糸の引き具合や量、色などを調べます。
【タイミングをとった当日もしくは翌日】
子宮頸管粘液と精子が適合しているかどうか、子宮頸管粘液中の精子を調べるフーナーテストを行います。
●子宮卵管造影検査
【月経8~12日目ごろ】
子宮口からチューブを入れ、そこから子宮内に造影剤を注入して、左右の卵管の通り具合や、子宮の形、卵管周囲の癒着の有無などを、レントゲンを使って調べる検査です。
両側の卵管が詰まっていた場合、タイミング法での妊娠が難しくなるなど、この検査の結果は治療方針に大きくかかわるため、最初にやっておいたほうがいい検査の一つです。
●子宮鏡検査
【月経開始~10日目以内】
子宮鏡とは内視鏡のことで、子宮内膜ポリープや子宮筋腫、子宮内の癒着など着床を妨げる要因がないかどうか、子宮口から直接子宮に入れて調べます。
自費の場合は最初から受けることができますが、保険の場合は体外受精を数回行ったあとでないと受けられない検査です。
●クラミジア検査
クラミジア感染症は性交渉によって感染する「性感染症」の1つです。感染すると子宮頸管炎を起こし、おりものが増える、下腹部痛などの自覚症状が出ることもありますが、気づかないことも少なくありません。
そのままにしていると、卵管から卵子をピックアップする「卵管采」や卵管が癒着を起こし、不妊原因となることがあります。
夫婦のどちらか一方が陽性になった場合はもう一方も感染している確率が高く、片方だけを治療しても効果がないため、夫婦とも検査を行います。女性はおりもの、男性は尿を用いた検査や血液検査で調べ、陽性の場合は薬で治療します。
◇男性の場合
自宅またはクリニック内で精液を採取し、精液量や精子の数、運動率、奇形精子の割合などを調べます。異常が見つかった場合は、不妊治療を人工授精や体外受精から始めたり、精巣周辺の手術や精巣から直接精子を採取する手術などを行う必要があります。
関連記事:はじめての精液検査は戸惑い&不安でいっぱい!【人気パパブロガーリアル体験談】
3.治療

不妊症の治療には、一般不妊治療のタイミング療法と人工授精(AIH)、生殖補助医療(ART)の体外受精・顕微授精という3つの方法があります。検査結果をふまえて医師と相談し、そのカップルにとってベストな治療法や計画を選択していきます。
卵子や精子に原因がある場合などは、人工授精や体外受精から治療をスタートすることもありますが、とくに問題が見つからなかった場合は、タイミング療法から始めます。
タイミング療法を行っても一定期間妊娠しない場合には人工授精へ、人工授精で一定期間妊娠しない場合は体外受精へとステップアップしていきます。
●タイミング療法
ホルモン検査や超音波検査などの検査結果から、医師がタイミングをとる(性交渉をする)日を指導する方法です。
生理周期や基礎体温の記録からタイミングを計るより、排卵日を正確に予測することができます。自然周期による指導のほか、必要があれば排卵誘発剤を使って卵胞を育てることもあります。
タイミング療法は、6周期を目安に行うのが一般的で、その理由は、それ以上行っても妊娠率が上がらないためです。年齢が高い場合やAMHの値が低い場合は、早めのステップアップがおすすめです。
●人工授精
精子が卵子に出合いやすいよう、採取した精子を直接子宮に注入する方法です。
精子を密度勾配遠心分離法で洗浄・濃縮し、死んだ精子や奇形精子などをできるだけ取り除いたうえで注入すること、自然妊娠では精子が膣に入るところをこの方法では子宮に直接入れることから、タイミング法に比べると妊娠率が高くなることが期待できます。
自然妊娠に近い形なので、女性にとっても体への負担が少ない治療方法といえますが、やはり回数を多く重ねても妊娠率は上がらないため、6周期ほどが目安となります。
●体外受精・顕微授精
体外受精(IVF)・顕微授精(ICSI)は、女性の卵巣から卵子を取り出し、男性の精子を採取して体外で受精・培養してから子宮に胚移植する方法です。
体外受精や顕微授精では、排卵誘発剤の内服や注射を使用して卵巣を刺激し、複数の卵子を育てることが少なくありません。採卵は、眠くなる麻酔薬を入れる静脈麻酔と、採卵針を刺す子宮頸管への局所麻酔を併用し、痛みを感じにくくして行います。
採卵後、体外受精の場合は、シャーレに入れた卵子に濃度を調整した精子をふりかけて受精させるのに対して、顕微授精の場合は、顕微鏡を見ながら細い針を使って1個の精子を直接卵子の中に注入します。
子宮への移植は、受精の2日後ごろに4~8細胞になった受精卵(胚)を戻す方法と、5日後ごろに「胚盤胞」となった段階で子宮に戻す、もしくは凍結保存して次の周期から戻す方法とがあります。
関連記事:体外受精とはどのような不妊治療?大まかな流れやよくある疑問
4.妊娠
タイミング法や人工授精の場合は、指導を受けた翌月の月経予定日に自分で妊娠検査薬を使って判定を行います。陽性判定が出た場合は、月経予定日から1週間後以降にクリニックを受診し、妊娠を確認してもらいます。
体外受精の場合には、採卵後18日目ごろにクリニックで妊娠判定を行います。
不妊治療専門クリニックに通院していて妊娠が確認された場合は産婦人科に転院し、出産への準備を行うことになります。
関連記事:「これって妊娠反応?」妊娠検査薬リアル100選!陽性の線ってどれくらいの濃さ?判定体験&写真を一挙公開
不妊治療を始めるときに気になる疑問

不妊治療は先が見えないのでは?仕事をしていても続けられる?ものすごく費用がかかるかも…。
不妊治療を受けたいと思っていても、いろいろ考えてなかなか踏み切れない人も少なくないでしょう。そんな不妊治療の気になる疑問にお答えします。
不妊治療はどれくらいの期間行うことが多い?
製薬会社フェリング・ファーマがアジア圏で行った調査*2によると、日本では不妊治療を始めてから妊娠するまでの期間は平均1.9年という結果が出ています
ただし、これはあくまで平均。カップルの年齢や不妊原因、不妊期間などによって、妊娠するまでにどれくらいかかるかは異なります。
不妊治療は月にどれくらい病院に通うの?
卵巣の機能を調べるホルモン検査や卵胞の発育具合を確認する超音波検査などは、生理周期の決まった時期に行うため、1ヶ月に何度か受診する必要があります。
例えば、タイミング法の場合には、月経開始~5日目、月経8~12日目、月経15~16日目ごろ、月経20日目からの時期の合計3~4回の受診が必要で、人工授精の場合もほぼ同程度の通院回数になります。体外受精の場合は、採卵日まで7~10日程度、連日通院となり、採卵後は1~2日程度の通院があります。
仕事をしながら通院する場合、時間のやりくりが心配になるかもしれませんが、タイミング治療や人工授精の場合は、次回の通院日は受診時に医師と相談できます。体外受精は毎日通院が必要な時期がありますが、夕方以降の診療を受診するなどで、仕事と不妊治療を両立している人も多いので、自分が通院しやすい病院を探すといいでしょう。
関連記事:スムーズに妊活を進めるための病院選びのコツが知りたい【医師に聞いてみた】
不妊治療を行うにはどれくらいの費用がかかる?
不妊治療は2022年4月から保険適用になり、治療にかかる金額の3割負担となりましたが、治療内容によっては保険適用にならないものもあります。特に人工授精や体外受精・顕微授精などについては、年齢や回数、治療内容などに制限があり、それを超える場合はすべての治療が自費となります。
保険適用のみで治療した場合の費用の目安としては、それぞれ1周期につき、タイミング法で約1万2000~1万5000円、人工授精で約1~2万円、体外受精で15~20万円です。ただし、人によって年齢や不妊原因、体の状態、採卵数などが異なり、治療内容は一律ではないため、保険適用外となる場合もあります。あくまで例と考えましょう。
関連記事:保険による不妊治療の「お金」まとめました/保険診療で受けられる項目と料金・早見表一覧
不妊治療を考えているなら早めに受診を
卵子は女性の年齢とともに老化しますし、男性の精子も加齢とともに運動率が低下したり、正常な形態が少なくなったりと劣化することがわかっています。そのため、赤ちゃんが欲しいと思ってから時間がたつほど、妊娠しにくくなっていきます。
早く授かりたいけれど、不妊治療はなんとなくハードルが高いと迷っているなら、まずは不妊治療の流れや検査、治療方法などを知って、前向きに治療を検討してみては?電話やメールで相談を受け付けていたり、セミナーを開いているクリニックもあるので、活用してみるのもおすすめです。
*日本産婦人科学会
*2 フェリング・ファーマ株式会社「インターネット国際定量調査<EUREKA Family>」
取材・文/荒木晶子
この記事の監修は
「オーク住吉産婦人科」

住所:大阪市西成区玉出西2-7-9
アクセス:sakaMetro 四つ橋線「玉出駅」下車、5番出口より徒歩1分
| オーク住吉産婦人科 診療受付時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日・祝 |
|---|---|---|---|---|---|---|---|
| 9:00~13:00 | ○ | ○ | ○ | ○ | ○ | ○ | □ |
| 14:00~16:30 | ○ | ○ | ○ | ○ | ○ | △ | - |
| 17:00~19:00 | ○ | ○ | ○ | ○ | ○ | - | - |
| △…14:00~16:00 □…9:30~15:00 |
<関連クリニック>
オーク梅田レディースクリニック
住所:大阪市北区梅田2丁目5番25号 ハービスPLAZA 3階
アクセス:OsakaMetro 四つ橋線「西梅田駅」下車、北改札口から徒歩すぐ
オーク銀座レディースクリニック
住所:東京都中央区銀座2-6-12 Okura House7階
アクセス:東京メトロ「銀座駅」A13出口 徒歩約3分、東京メトロ「銀座一丁目駅」8番出口 徒歩約2分
≫≫クリニックの情報を詳しく見る
電話/ 0120-009-345
妊活スタート!初診の流れ
「赤ちゃんが欲しい」と思ったら妊活スタート。第一歩は病院探しから始まります。
1.まずはあなたにぴったりの病院を探す
>>病院検索はこちらから
●病院の診療時間もチェック!
自分のライフスタイルにあった診療時間のクリニックかも合わせて確認しましょう。
あかほしの検索機能を使えば、9時前に診察OK、18時以降も診察している、土日祝も診察している、など条件からも探すことができます。
2. 予約(WEB予約をクリック)
受診するクリニックを決めたら、予約をいれましょう。WEBで予約をできるクリニックも増えています。初診だけは電話などで予約のクリニックもあるので、確認しましょう。
3. クリニックに行く/問診票に記入
予約した日程にクリニックにいったら、まずは受付&問診票に記入。問診票には、最終月経の状態、生活習慣、既往歴など検査に必要な質問項目に答えます。生理中でもできる検査もあります。
4. 先生によるヒアリング
事前に記入した問診票を見ながら、医師と直接話す問診タイム。日ごろから気になっていることなどはここで質問を。過去の病歴や、流産・中絶経験などもつつみかくさず正直に答えることが重要です。
5. 内診&超音波検査
外陰部の視診や触診、腟鏡を使って腟内の状態確認を内診台の上で行います。外側からは見ることができない子宮や卵巣の内部は超音波で検査します。不妊治療における超音波検査は、内科の聴診と同様の位置づけだと考えましょう。
6. 血液検査&尿検査
血液検査と尿検査は、ほとんどのクリニックで初診の時に行われます。不妊の原因になる疾患が見つかればその治療が優先されるので、初診で調べるのが基本。
7. 会計・次回の予約
ひととおり検査が終了したら待合室に戻ります。その後、会計をすませて初診の検査は終了。検査結果が出るスケジュールを聞いて次回の予約をします。初診時の多くの検査は保険が適用されますが、保険適用の有無は確認しておくと安心です。
川崎医科大学、兵庫医科大学大学院卒。日本生殖医学会生殖医療専門医、日本産科婦人科学会認定産婦人科専門医、臨床遺伝専門医。2016年8月に、妊活をポジティブに乗りきるために知っておきたいポイントと、自らの顕微授精体験をつづった『ポジティブ妊活7つのルール』(主婦の友社)を出版。国内外での学会発表も精力的に行っている。
- 24時間
- 月間
-
1【2025年】女の子の珍しい名前740選!キラキラネームじゃない、かわいい&おしゃれな名付けアイデア2【2025年】男の子の珍しい&かぶらない名前!古風・かっこいい名付けアイデア3古風・和風な男の子の名前を厳選!かっこいい・おしゃれな名付け例3524花の名前で可愛く♡女の子の名付けアイデア300選!花言葉の紹介も5男女どちらにも使える「中性的な名前」253選!おしゃれな名付け例を紹介6「明日もだよ♡」「2日連続は無理!」妊活中のセックスに追いつめられた結果…【メンズ妊活の本音】710㎝以上伸びる!?おりものがどうなればセックスするタイミング?〈排卵日について専門家が解説〉8途中でダメになる夫に妻が宣言!その結果、今まででいちばん愛し合えて…【排卵日セックスで妊娠】94月生まれなら、いつ妊娠?私の妊活逆算カレンダー【4月出産ママになる】10条件は1ヵ月の禁欲。「がまんできないよ!」嫌がる夫を説得して迎えた新婚旅行で…【あの日のセックスで妊娠】
-
1【2025年】女の子の珍しい名前740選!キラキラネームじゃない、かわいい&おしゃれな名付けアイデア2【2025年】男の子の珍しい&かぶらない名前!古風・かっこいい名付けアイデア3古風・和風な男の子の名前を厳選!かっこいい・おしゃれな名付け例3524花の名前で可愛く♡女の子の名付けアイデア300選!花言葉の紹介も5男女どちらにも使える「中性的な名前」253選!おしゃれな名付け例を紹介64月生まれなら、いつ妊娠?私の妊活逆算カレンダー【4月出産ママになる】7条件は1ヵ月の禁欲。「がまんできないよ!」嫌がる夫を説得して迎えた新婚旅行で…【あの日のセックスで妊娠】8〈郡司りかさんの妊活〉避妊をやめたら妊娠すると思っていた。不妊治療クリニック探しも難航して【前編】9【大島美幸さん2人目妊活記】8年ぶり42歳の妊活は体外受精から。年齢の壁を痛感した流産【前編】10【排卵日検査薬】写真つきリアル体験談!実際に使ってみてどうだった?妊娠しましたレポートも